糖尿病・高血圧・脂質異常症について
「血糖値」をチェックして食事を見直そう
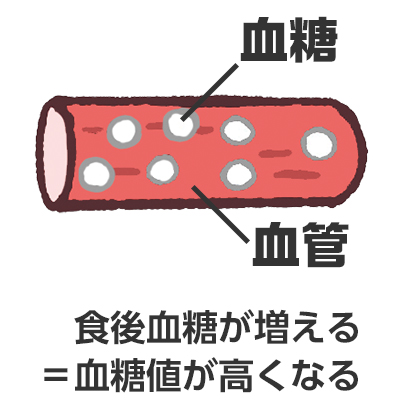
血糖値
血液中の糖を『血糖』、その量のことを『血糖値』と呼びます。
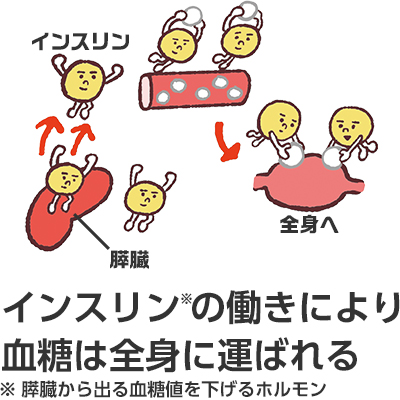
健康な体の中
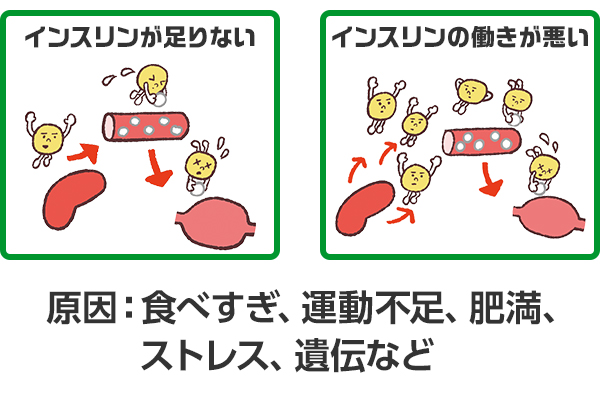
インスリンがうまく働かなくなると
- 血糖値が高い状態が続くと糖尿病に

- 放置すると…
糖尿病合併症(腎症、神経障害、網膜症)などにつながる
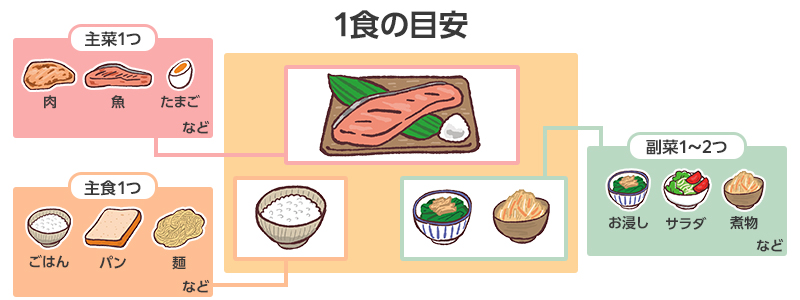
血糖値を上げにくい食事のポイント
バランスの良い食事を心がけましょう。欠食や食べすぎは血糖値が乱れる原因に!
参考:『糖尿病食事療法のための食品交換表 第7版』日本糖尿病学会編(文光堂)
『完全図解 糖尿病のすべて』片山隆司・貴堂明世監修(主婦の友社)
『だれでも無理なく続けられる糖尿病の満足ごはん』綿田裕孝・髙橋德江著(女子栄養大学出版部)
「血圧」をチェックして食事を見直そう
血圧
血液が血管の壁を押す力を『血圧』と呼びます。
塩分をとりすぎると

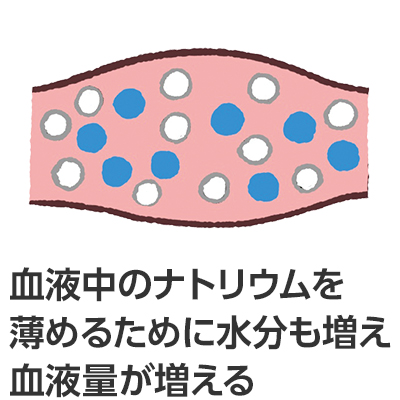
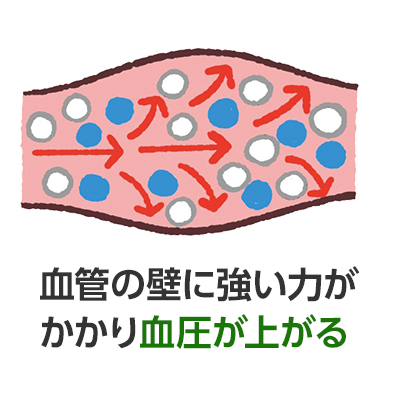
- 血圧が高い
状態が続くと
高血圧に - 放置すると…
脳出血や心筋梗塞などにつながる
降圧目標降圧:血圧を下げること
最高血圧(収縮期血圧)/最低血圧(拡張期血圧)

高齢者(75歳以上)は
精神・身体機能の低下が疑われる場合、個別に判断が必要です
参考:『高血圧治療ガイドライン2025』(日本高血圧学会)より作成
上記は目安としてご確認いただき、個々に応じた目標値は医師にご相談ください。
血圧を上げにくい食事のポイント
塩分摂取量は1日6g未満※を目指しましょう。
※高血圧及び慢性腎臓病の重症化予防のための量(日本人の食事摂取基準2025年版)
参考:『「血圧が高め」といわれたその日から 高血圧の毎日ごはん』佐藤直樹ほか著(女子栄養大学出版部)
食事の摂り方
食事療法を無理なく続けるために、日々ちょっとした工夫をしてみませんか?
偏りなく食べる
極端に脂質や糖質を制限すると、体に必要な栄養素が不足し、健康を損ねてしまう可能性が。“バランスよく”が基本です。どか食い防止や血糖の変動を安定させるためにも“3食に分けて均等に食べる”ことが大切!
食べる順番が重要!!
“食物繊維”が多い野菜から食べましょう。早めに満腹感が得られ、食べ過ぎを防げると共に、後から食べる糖質の急な吸収を抑え、血糖値の上昇を緩やかにします。
また、脂肪や塩分が過剰に吸収されるのも防ぎます。

彩り豊かな料理は、様々な栄養素が自然に取れます!


玄米やふすまパンなど茶色の穀類に替えると食物繊維やビタミンが豊富に摂れて◎
食物繊維とは?
体の余分なものを吸着し、排出する食品成分。
〈生活習慣病予防のために摂ると望ましい量〉
1日に男性で21g以上、女性で18g以上
(65歳以上は男性20g以上、女性17g以上)※
※日本人の食事摂取基準(2020年度版)「目標量(18歳以上)」より
器は小さいものへ
茶碗などを一回り小さいものに変えるだけでエネルギーダウン&見た目のボリュームアップに。

調理法を選びエネルギーダウン
同じ食材でも調理法により、エネルギー、脂質量は大きく変わります。

味つけは薄味に
濃い味のおかずは塩分過多により血圧を上げる原因となったり、ご飯の食べ過ぎに繋がります。
賢い塩分の摂り方や上手な味付けのコツを覚えましょう。
参考:『脂質異常症(コレステロールと中性脂肪)最新の食事療法』 寺本民生監修(高橋書店)、
『おいしく食べてエネルギーダウン肥満・血糖値が気になる方に』 サラヤ協賛(健康と料理社)
気をつけたい“脂質”の摂り方
脂質は高カロリーですが体に必要な栄養素の一つなので、量と“質”に配慮し上手に摂りましょう。
摂り過ぎると
悪玉コレステロールを増やす
動物性油脂

肉の脂
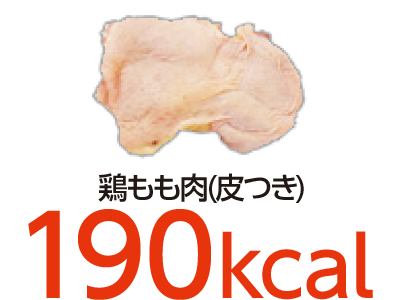
脂身の他、鶏皮、ベーコン、
ソーセージなどに多い

適度に摂ると
悪玉コレステロールを減らす
植物油(一部除く)

青魚の油
さんまやサバなどに多い

食材に含まれる油脂に注意!
摂った量が確認しづらく、知らぬ間に摂りすぎている可能性が!
実際、私たちが摂取している油脂の約8割は食材(特に動物性)からです。
動物性脂肪を摂りすぎないことが重要!!
油を使うときは
バターやマーガリンの代わりに、オリーブオイルなどの植物油を使う。


肉は脂肪分の少ない種類・部位を選ぶ
(全て可食部100g当り。牛豚のヒレ肉・もも肉は脂肪なし。鶏のむね肉・もも肉は皮なし)
脂肪分が少なく、エネルギーが低い
牛・豚は赤身肉が◎
脂身や皮を取ることで、エネルギーが大幅ダウン
脂肪分が多く、エネルギーが高い
脂身・皮つきの肉を食べたい時は、網焼き・下ゆでなどで脂肪を落とす
高コレステロール血症の場合は要注意!コレステロールの多い食品
通常はたくさん摂っても体内で合成を減らしバランスを取るので、摂取量を過度に心配する必要はありません。しかし、高コレステロール血症の場合は摂取量を抑える必要があります。

210mg(卵白は1mg以下)
ほぼ卵黄に含まれる。卵をたっぷり使った料理(プリンなど)もコレステロールが高いので注意!

105mg
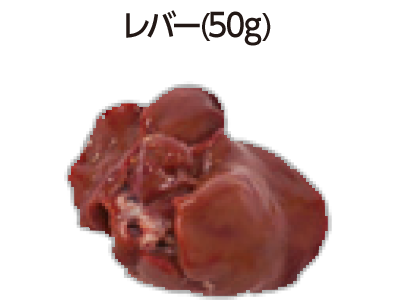
鶏:185mg、
豚:125mg、
牛:120mg、
あん肝:280mg
135mg

184mg
参考:『脂質異常症(コレステロールと中性脂肪)最新の食事療法』 寺本民生監修(高橋書店)、
『日本食品標準成分表2020年版(八訂)』
低糖質食品・低GI食品のメリットとは?
血糖値について
血糖値とは血液中のブドウ糖のことを指し、血糖の量を測定した時の値を「血糖値」と呼びます。
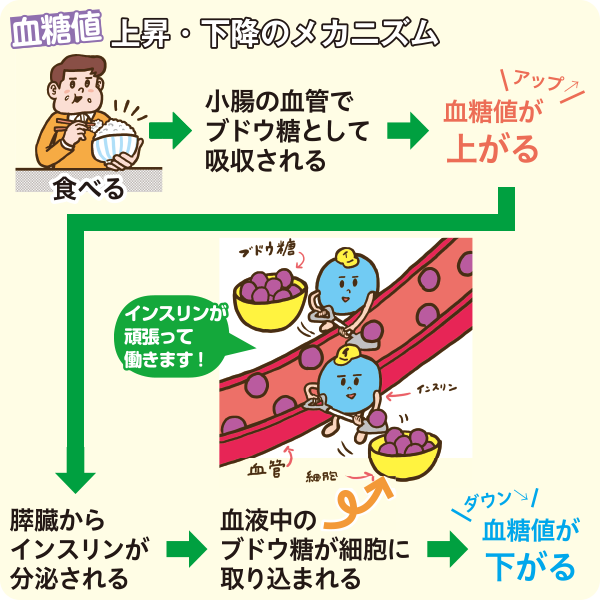
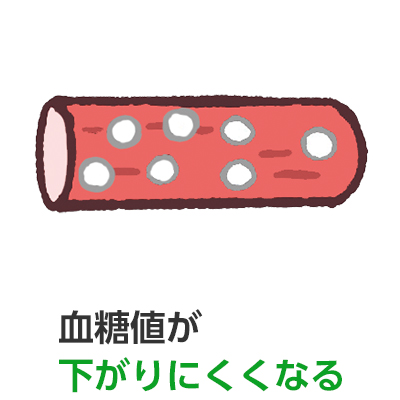
健康な人は通常血糖値が一定に保たれていますが、食事の摂り過ぎや運動不足によってインスリンの分泌量が減ったり働きが悪くなると、血糖値が下がりにくくなり、高血糖状態が続く「糖尿病」になります。
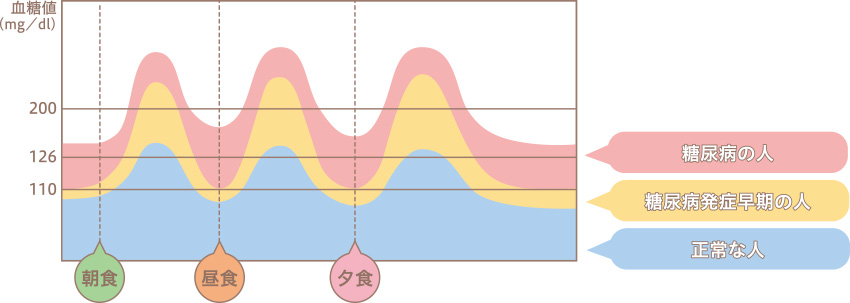
糖尿病の食事療法は血糖値を上昇させないことが重要になります。
糖質について
糖質は血糖値を上昇させるため、摂取する量や食品の選び方が重要になります。ご飯やパンなどの主食や甘い菓子などに多く含まれます。低糖質食品や低GI食品※を使用すると急激な血糖値の上昇を抑えることができます
※ GI値:食後の血糖値の上昇度を示す指標
ヘルシーネットワーク通販サイトのお取り扱い商品
 要注意!
要注意!
過度な糖質制限は体に負担をかけるので禁物。
また糖質だけを制限し、たんぱく質や脂質を摂り過ぎるとエネルギー過剰となり、これも糖尿病を悪化させます。
1日3回、毎日規則正しい時間に栄養バランスに偏りのない食事を摂ることが一番重要です。
参考:『食後の血糖値をコントロール 〜GIを上手く使おう〜』 林進監修(サラヤ(株))
カロリー早見表
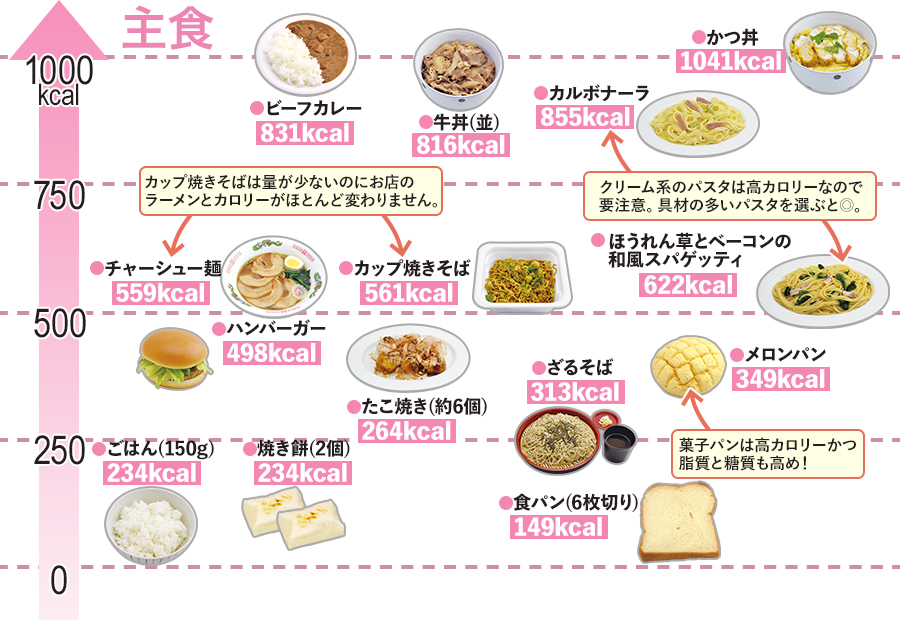
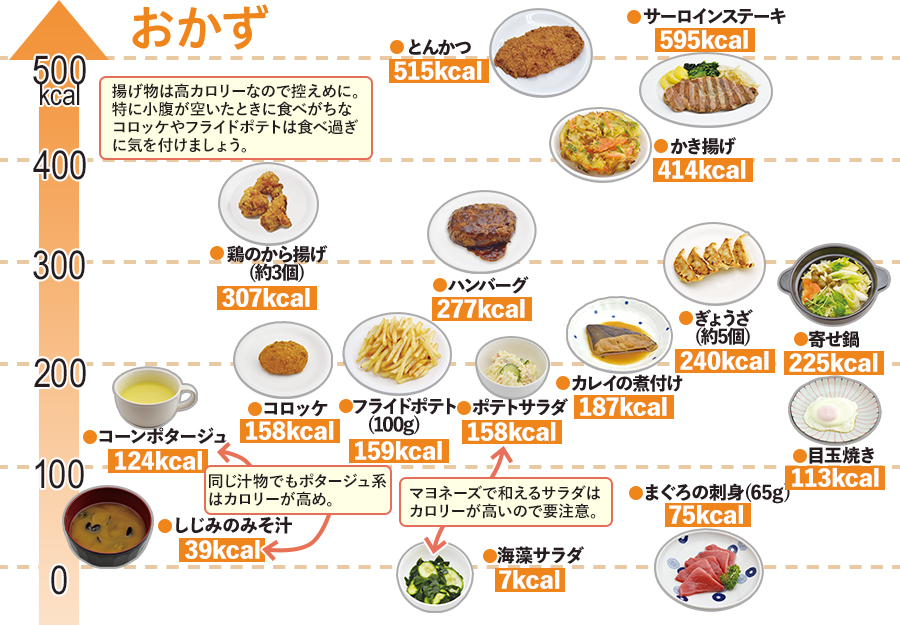

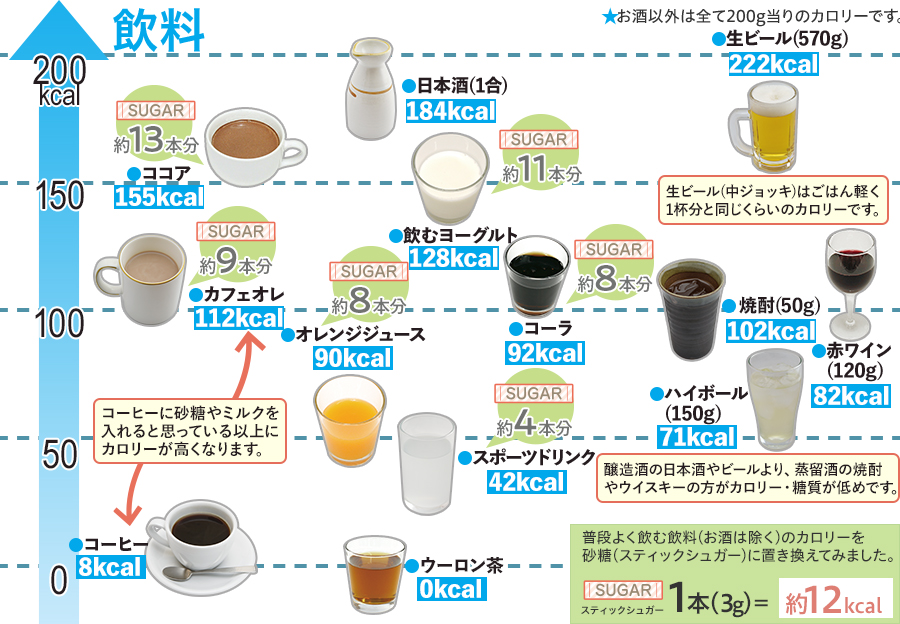
※ 算出方法:飲料(200ml)のエネルギー ÷ 砂糖3gのエネルギー(約12kcal)
※ 記載してある砂糖の量をそのまま含む訳ではあリません。
参考:『かんたん!やせる!カロリーブック』(西東社)
『糖質早わかり』牧野直子監修(女子栄養大学出版部)
『塩分早わかり第3版』牧野直子監修(女子栄養大学出版部)
『毎日の食事のカロリーガイド第3版』香川明夫監修(女子栄養大学出版部)
『日本食品標準成分表2020年版(八訂)』
減塩のコツ
血圧のコントロールには塩分を控えることが重要です。しかし1日の食塩摂取量は男女※ともにオーバーしている傾向です。
※18歳以上

味付けにメリハリをつける
全てが薄味だと物足りないので1品はしっかり味付けすると満足感アップ!

薄味にひと工夫


味付けは最後の仕上げに
舌は食材の表面についた味を感じるので、下味がなくても上にタレなどをかければ美味しいと感じられます。
高齢者の場合は
味覚が低下している状態で薄い味付けにしすぎると食が進まず、低栄養になる恐れが。過度な減塩にならないように栄養士と相談しましょう。
食べ方を工夫する
ちょっと気を付けるだけでこんなに塩分を減らせます!


参考:『塩分1日6gで血圧を正常化するおいしい食事』 忍田聡子監修(主婦の友社)、
『日本食品標準成分表2020年版(八訂)』、
『高齢者高血圧診療ガイドライン2017』(日本高血圧学会)、
『減塩のコツ早わかり』牧野直子ほか監修(女子栄養大学出版部)
塩分早見表
1日6g未満※を目指すなら「1食2g」程度がベスト!1食分に含まれるおおよその塩分量を知りましょう。※高血圧及び慢性腎臓病の重症化予防のための量(日本人の食事摂取基準2025年版)」より
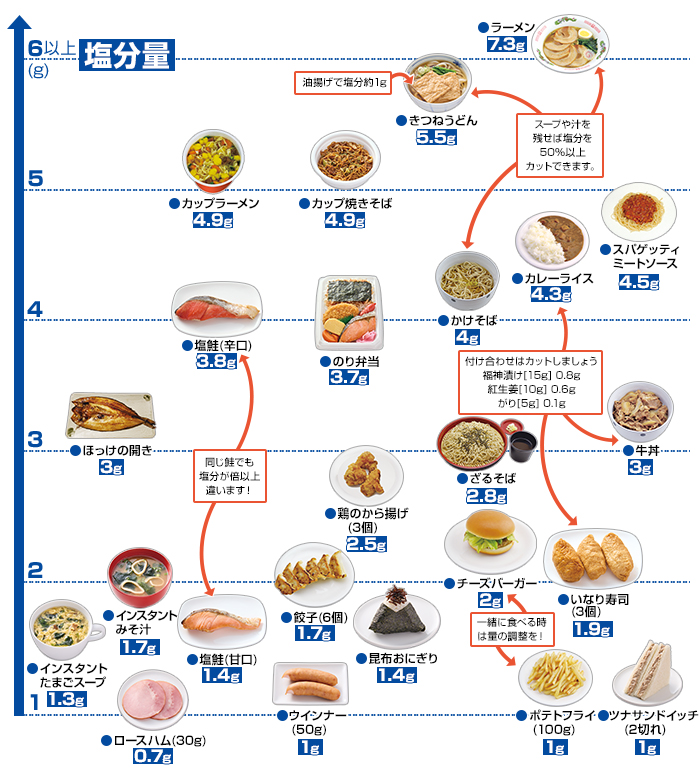

参考:『減塩のコツ早わかり』 牧野直子監修(女子栄養大学出版部)、
『塩分早わかり第3版』 牧野直子監修(女子栄養大学出版部)、
『糖質早わかり』 牧野直子監修(女子栄養大学出版部)、
『毎日の食事のカロリーガイド第3版』 香川明夫監修(女子栄養大学出版部)、
『日本食品標準成分表2020年版(八訂)』
正しく理解して選ぼう!塩分表記
塩分に配慮した食品には似たような表記がたくさんあります。
意味を理解し、正しく選びましょう。
「塩分控えめ」と「塩味控えめ」は意味が全く違います!!
言葉は似ているのに全然違う!意味を理解して選ばないと塩分をとり過ぎてしまいます
「塩分控えめ」「うす塩」
塩分が少ないものだけに表記できる
食品100g(ml)当り「食塩相当量0.3g未満※」のものに表記できます。
※ナトリウム120mg未満

「塩味控えめ」「うす塩味」
塩分量に関係なく表記できる
「味覚」の表現であり、食塩の含有量を表したものではないので、塩分高めのものでも表記できます。

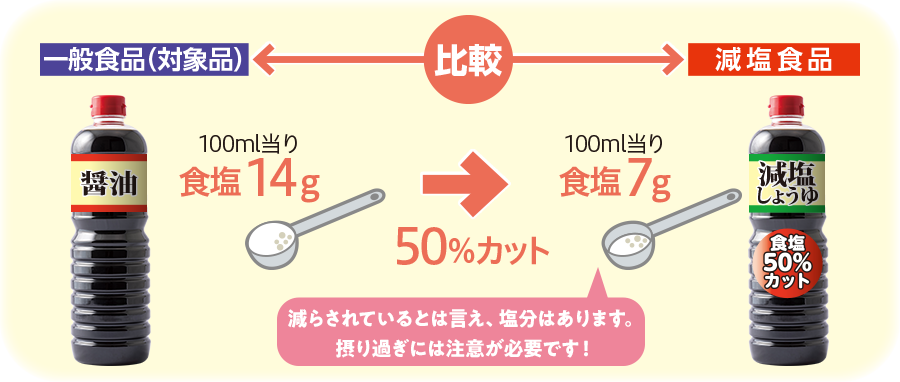
「減塩」「食塩〇%カット(オフ)」とは?
対象品と比べ、どれくらい塩分が減らされているのか※を表します。
※対象品と比較し、食品100g(ml)当りのナトリウム低減量120mg以上且つ25%以上(みそは15%以上、醤油は20%以上)の低減差があるものに表記
「食塩不使用(無添加)」は必ずしも塩分無しではない!
「塩分(食塩)ゼロ」「無塩」
この表記は塩分を含みません※
※食品100g(ml)当りナトリウムが5mg未満(食塩相当量0.01g未満)含まれることはある。

「食塩不使用(無添加)」
この表記は食品をつくる時に食塩を加えていない場合に示されるので、食材そのものに塩分が含まれる場合は、塩分ゼロではありません。
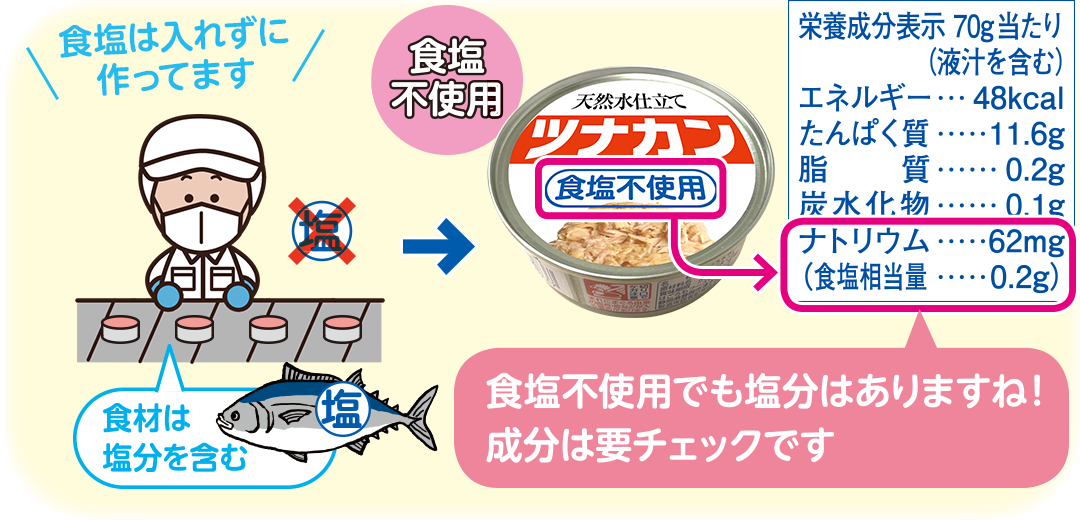
参考 : 『栄養成分表示ハンドブック』東京都福祉保健局健康安全部食品監視課
意外と知らないカロリー表記
カロリーゼロ、低カロリー、カロリー控えめの違いはご存知ですか?
よく見かける似た表記。でも表示の決まりによりそれぞれ意味は異なります。

カロリーゼロ、ノンカロリーなど
100g(ml)当り5kcal未満のものに表記できる
【例】500ml飲料の場合

 カロリーゼロ=必ずしも0kcalとは限りません!!
カロリーゼロ=必ずしも0kcalとは限りません!!

低カロリー、ダイエット○○
カロリー控えめ(ライト)など
100g(ml)当り40kcal未満(飲料は20kcal未満)のものに表記できる
【例】500ml飲料の場合

 ペットボトル1本で食パン(8枚切り)1枚近くのカロリーがある場合も!!
ペットボトル1本で食パン(8枚切り)1枚近くのカロリーがある場合も!!
カロリー制限に役に立つアイテムも、度が過ぎれば思った以上にカロリーをとってしまう可能性が。
「適量」を心がけ上手に取り入れましょう。
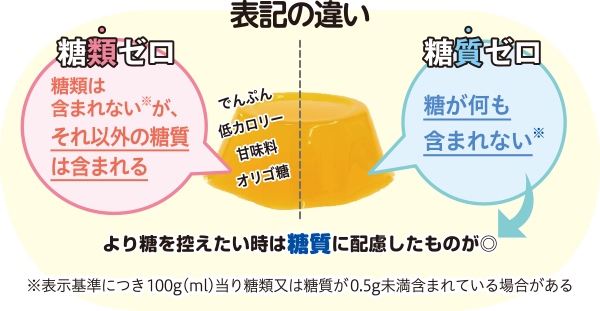
糖類と糖質の違いも重要
糖類の代わりに、血糖値を上げにくいオリゴ糖や、
低(ノン)カロリー甘味料を!!

糖類一般的に糖分としてイメージされる、砂糖、麦芽糖、ぶどう糖、果糖、乳糖などを言います。
糖質糖類に加え、ごはんなどに含まれるでんぷんや、オリゴ糖、低(ノン)カロリー甘味料なども含めた糖全般を言います。
参考:『栄養成分表示ハンドブック』東京都福祉保健局健康安全部食品監視課、
『日本食品標準成分表2020年版(八訂)』
糖質量に気をつけて
野菜料理の糖質量に要注意!
同じ野菜料理でも食材や量によって糖質量は大きく変ります。どんな食材が使われているか、確認し上手に選びましょう。
糖質を意外と多く含む食材
かぼちゃ

じゃがいも

にんじん

スイートコーン

ごぼう

料理の糖質量を 砂糖(3g)で例えると…
砂糖(3g)で例えると…
糖質量の多い料理

ポテトサラダ
1食分の糖質量13.5g
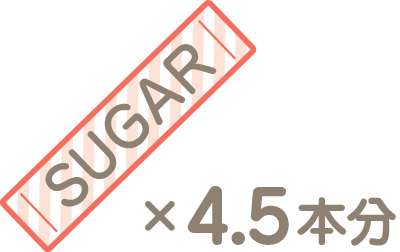

かぼちゃの煮物
1食分の糖質量23.9g


きんぴらごぼう
1食分の糖質量12.5g

砂糖やみりんなどの糖質を多く含む調味料の使い過ぎにも要注意。
糖質量が少ない野菜料理を選ぶなら…

ほうれん草のおひたし
1食分の糖質量0.6g


ひじきの煮物
1食分の糖質量3.5g


きゅうりとわかめの酢の物
1食分の糖質量4g

良く食べる果物の糖質量は?
果物には糖質が多く含まれているので食べ過ぎに要注意。しかし、ビタミンや食物繊維などを豊富に含むので適度に取り入れましょう。
砂糖相当数は上記と同様、糖質量を砂糖(3g)で例えた数値です。
りんご

1個300gあたり
糖質量39.2g
砂糖
相当数
1日の
摂取
目安量約1/2個
柿

1個150gあたり
糖質量21.5g
砂糖
相当数
1日の
摂取
目安量約1個
バナナ

1本100gあたり
糖質量21.4g
砂糖
相当数
1日の
摂取
目安量約1本
キウイフルーツ

1個100gあたり
糖質量11g
砂糖
相当数
1日の
摂取
目安量約1.5個
みかん

1個100gあたり
糖質量11g
砂糖
相当数
1日の
摂取
目安量約2個
※「糖質量」「1日の摂取目安量」:糖尿病食事療法のための食品交換表第7版(日本糖尿病学会)より算出。可食部で記載。
商品のご紹介
ヘルシーネットワークでは低カロリーのフルーツゼリーの取り扱いもございます。
果物をつい食べ過ぎてしまいがちな方は、この機会にフルーツゼリーの利用を考えてみてはいかがでしょうか?
参考:『脂質異常症(コレステロールと中性脂肪)最新の食事療法』寺本民生監修(高橋書店)
『糖質早分かり』牧野直子監修(女子栄養大学出版)
カロリーを抑えてもたんぱく質はしっかり摂ろう
たんぱく質は、なぜ必要?
体を作る元になるので、不足すると筋肉量が減少し、筋力や体を動かす力が低下しやすくなります。

不足した場合…


筋肉が減り脂肪が増えていると、体重や体形が変わらなくても筋肉量の減少に気が付きにくいので注意が必要です。

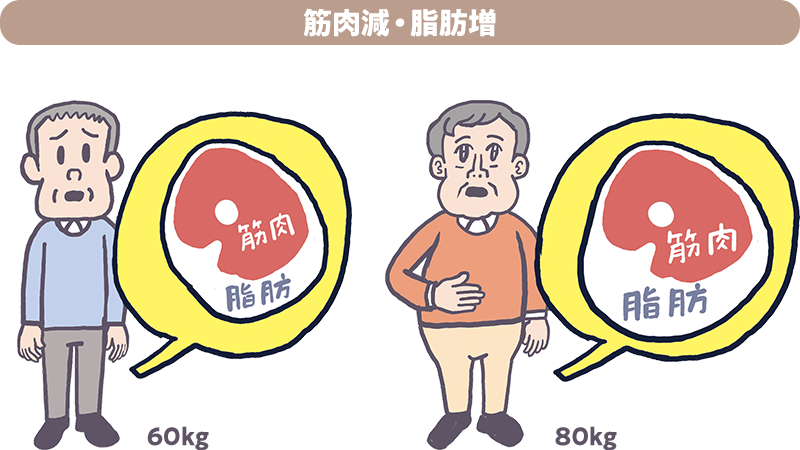
体重は変わらないまたは増えたが筋肉量減少
たんぱく質は、1日にどれくらい必要?
※日本人の食事摂取基準(2025年版)推奨量18歳以上より
カロリーに気をつけつつも、
たんぱく質がしっかり摂れる食事を心がけましょう
肉や魚介類、卵、大豆・乳製品などに多く含まれるので、これらが豊富に入った料理が◎
参考:『栄養素キャラクター図鑑』田中明・蒲池桂子監修(㈱日本図書センター)、
『高齢者肥満症診療ガイドライン2018』(一般社団法人日本老年医学会)、
『サルコペニア診療ガイドライン2017年版』(一般社団法人日本サルコペニア・フレイル学会)
気をつけよう!高齢者糖尿病の骨折リスク
高齢になると骨が弱くなり、骨折しやすくなります。また糖尿病があると骨折のリスクはさらに高まります。
糖尿病による低血糖や合併症が原因で、転倒、骨折しやすくなり、健康寿命の短縮につながる事があります。
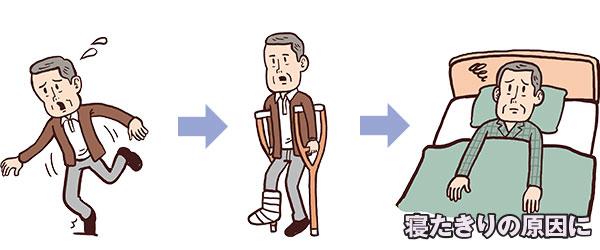
骨を強くするための食生活は?指示された食事内容+カルシウム摂取を意識!
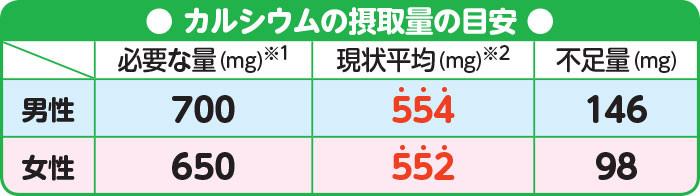
Point1骨の材料となるカルシウムを摂ろう!
乳・乳製品、魚類、大豆製品に豊富。



Point2ビタミンDはカルシウムの吸収を高める!
魚類、きのこ類に豊富。また、日光浴で体内合成もできるので上手に取り入れる。



参考:『T-Friends 糖尿病患者さんのための役立つ情報誌 2013.4 No.5春号(特集)糖尿病と骨粗鬆症の関係について』岡田洋右監修(テルモ㈱)
『日本転倒予防学会誌第1巻 2014年6月(日本転倒予防学会)』
市販品・外食の上手な選び方


自分の適正な量に合ったメニューを選ぶ
市販品メニュー例
【糖質が多いメインメニュー】

上記のようなメニューだけでは糖質が中心なので副菜を組み合わせる。
【たんぱく質や食物繊維などを補う副菜】

メインで不足しがちな栄養素が補えるメニューを選ぶと栄養バランスが◎。
選び方のポイント
具材のポイント
糖質が多い芋類やパスタが入ったメニューよりも食物繊維やミネラルが補える野菜メニュー、たんぱく質が補える肉・魚メニューがおススメ。
味付けのポイント
脂質が多いマヨネーズを使用しているメニューは控える。ドレッシングはノンオイルタイプを選ぶとカロリーダウン!

外食メニュー例
【定食】

丼もの等の単品に比べておかずが充実しているので栄養バランスが◎。
【麺類】

食物繊維、たんぱく質が摂れる具たくさんなメニューがおススメ。
塩分の摂り過ぎに注意
味付けのポイント
漬物や汁は残す工夫を。
例えば、麺類のスープは残すと…

外食で単品を選ぶときは上記の市販品の組み合わせ方を参考にして栄養バランスを整えましょう。
食べ方のコツ

多いと感じたら残す勇気を。「大盛り・おかわり無料」はグッと我慢。

お肉の皮や脂身、揚げ物の衣は適度に残してカロリーダウン。

調味料は減塩タイプやノンオイルタイプに。かけずにつけて食べることで使いすぎ防止。
「食べ過ぎた」と感じたときは次の食事で調整するなど、ストレスを溜めないように食事を楽しみましょう。
栄養価計算がラクチン!無料でご利用できます!