低栄養について
低栄養・フレイルにご注意を
予防:適切な食事
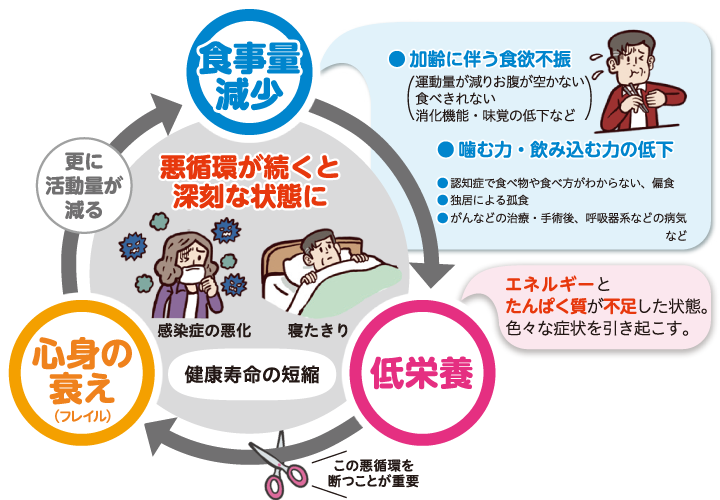
高齢者は様々な要因により食事が摂り難くなります。栄養が摂れないと低栄養に陥り、心と体を弱らせる引き金となります。
食べられない要因を確認し、「個々に適した食事」で栄養を摂りましょう。
フレイルとは
加齢に伴い>心と体の働きが弱くなる状態(虚弱)をフレイルという。
症状
身体的フレイル
体重減少、疲れやすい、身体機能の低下
精神・心理的フレイル
うつ・認識機能の低下など
社会的フレイル
独居・外出頻度の減少など
身体機能の低下の一例としてロコモティブシンドロームが存在します。
ロコモティブシンドローム
骨・関節・筋肉などの衰えにより、「立つ・歩く・座る」などの移動能力が低下した状態です。
放っておくと要介護のリスクが高まるので予防が大切です。
ロコモティブシンドロームの原因
骨・関節・筋肉などの病気、骨折、骨粗鬆症、変形性関節症、サルコペニア
サルコペニア(sarco:筋肉 / penia:喪失)
加齢に伴い筋肉量が減少し、筋力または身体機能が低下する状態を指します。
放っておくと要介護のリスクが高まるので予防が大切です。
〈症状(例)〉
握力が弱くなる、歩くスピードが遅くなる、杖や手すりが必要になる
参考:『低栄養予防のお助けブック』藤谷順子・江頭文江監修(㈱明治・女子栄養大学出版部)、
『食事介護マニュアル—食べる機能を生かした食事—』山崎文雄ほか編著(第一出版㈱)、
『サルコペニア診療ガイドライン2017年版』(一般社団法人日本サルコペニア・フレイル学会)、
『ロコモパンフレット2015年度版』公益社団法人 日本整形外科学会 /ロコモチャレンジ!推進協議会企画・制作、
『フレイル診療ガイド2018年度版』(一般社団法人日本老年医学会)
高齢者に必要な栄養
元気な体を保つためには『エネルギー』と『たんぱく質』が不可欠!!
不足すると低栄養となり、体力や免疫力が低下します。

高齢者(65歳以上)はこれだけ必要

加齢と共に活動量が減るのでエネルギーの必要量も少なくなりますが、たんぱく質は筋力低下や骨折、病気などを防ぐために、若い時(18歳〜)とほぼ同じ量が必要です。
たんぱく質60gはこれぐらい


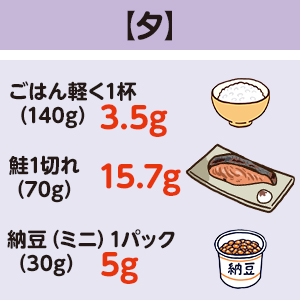
ミネラル、ビタミンも大切ですが、エネルギーとたんぱく質が不足した体の中ではしっかり働きません。バランスよく栄養を摂ることが重要です!

参考:『低栄養予防のお助けブック』藤谷順子・江頭文江監修(㈱明治 ・女子栄養大学出版部)
『栄養素キャラクター図鑑』田中明・蒲池桂子監修(日本図書センター)
『改訂版 図解かみにくい・飲み込みにくい人の食事』藤谷順子・江頭文江監修(主婦と生活社)
『日本食品標準成分表2020年版(八訂)』
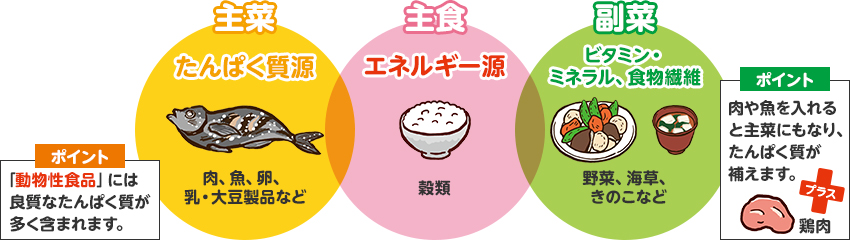
効率的に栄養を摂ろう
「食が細く、十分な栄養が摂りづらい」方へ
主食に偏らず、おかず(主菜、副菜)も一緒に摂る!
食が細い場合は「主菜」から食べ栄養を高める
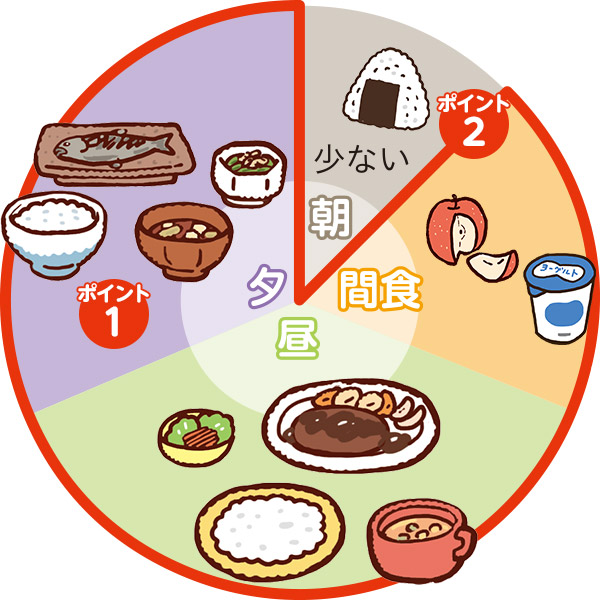
1回の食事量を少なくし、数回に分けて食べる
食事への負担が減らせ、1日の摂取量も増やせます。
食事を5~6回に分ける
3回の食事+間食(2~3回)

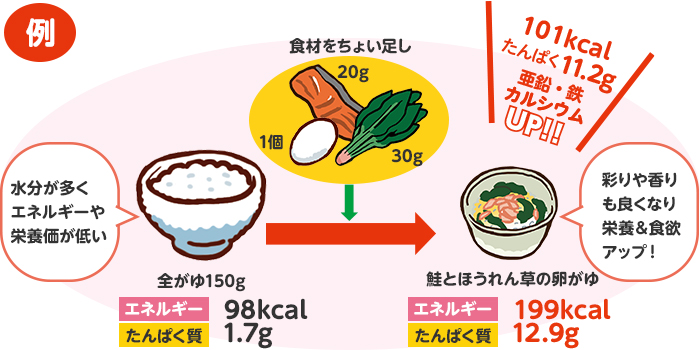
主食に栄養をプラス
身近な食品をちょっと足すだけで、彩りや香りも良くなり栄養&食欲アップに!
参考:『低栄養予防のお助けブック』藤谷順子・江頭文江監修(㈱明治・女子栄養大学出版部)
『NSTで使える栄養アセスメント&ケア 』足立香代子 ・小山広人編(学習研究社)
『5分でできる介護食』在宅栄養アドバイザーE-net松月弘恵ほか著(中央法規出版)
『日本食品標準成分表2020年版(八訂)』
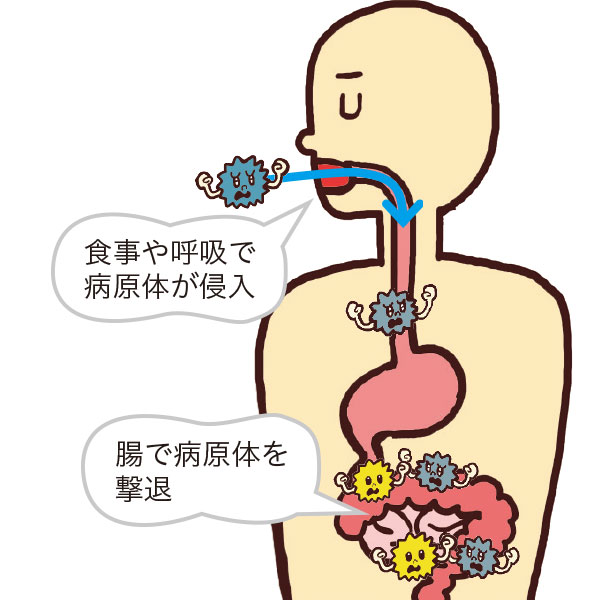
食事と免疫力
免疫力(ウィルスなどから体を守る力)が高いほど感染症に罹り難く健康を保てますが、加齢に伴い低下してきます。免疫力の60~70%は腸でつくられるので、まずは食生活を整え低下を防ぎましょう。
ポイント基本は栄養バランスの良い食事。プラス以下の食品を摂ると◎
腸内環境を良くする「食物繊維、オリゴ糖、発酵食品」
腸は栄養素を吸収する一方で、病原体を排除し感染を防ぐ働きもあります。この働きを活発にするのは善玉菌(腸内細菌)です。善玉菌を増やし腸内環境を整えましょう!
オススメ食品
善玉菌のエサとなり善玉菌を増やす*食物繊維、オリゴ糖*

野菜類・きのこ類・豆類・果物などに多い
オススメ食品
善玉菌(乳酸菌など)を含む*発酵食品*

食事で摂った乳酸菌は腸に定着しないので、毎日食べて補うのがベスト
免疫力の源「たんぱく質」
私たちの体や免疫物質はたんぱく質からつくられているので、不足すると免疫力の低下に繋がります。また、免疫力は体温が36.5°C以上で活発に働き、1°C下がると30%低下するので、熱を生み一定の体温を保ってくれる“筋肉”を落とさないためにもたんぱく質をしっかり摂りましょう。

たんぱく質を適量摂る

筋肉量を維持し体温低下を防ぐ

病原体と戦う力を強める
免疫力を活発にする「ビタミンC(V.C)」
活発にするほか、皮膚や粘膜を丈夫にしてウィルスなどの侵入を防ぐ働きもあります!
V.Cは、水洗いや加熱で減るので、そのまま食べられる物がオススメです。
※ V.C以外にも免疫力を活発にするビタミンはあります。

一定の物ばかり食べるのではなく、
“色々な食品をバランス良く摂る”
ことが大切です。
参考:『大丈夫!何とかなります 免疫力は上げられる』奥村康監修(主婦の友社)
『栄養素キャラクター図鑑』田中明・蒲池桂子監修(日本図書センター)
『専門医がやさしく教える注目の栄養素』近藤和雄・渡邉早苗著(PHP研究所)
高齢者の脱水
高齢者は、脱水状態に陥りやすい傾向にあるので、日々の予防と早期発見、適切な水分補給が大切です。
高齢者が脱水に陥りやすい要因
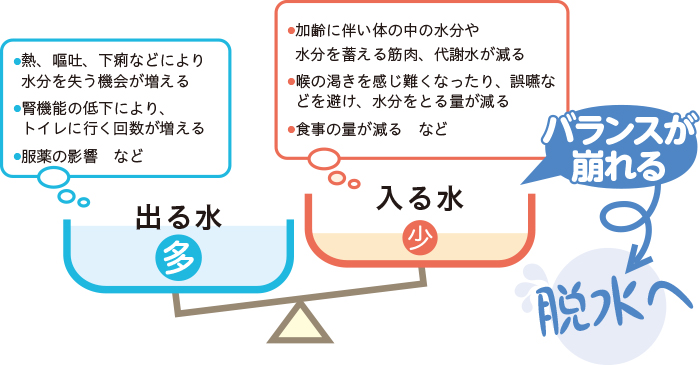
水の出入り
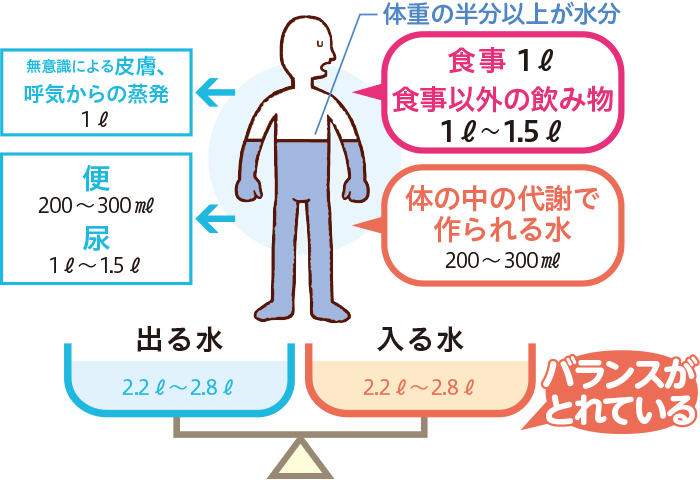
こんなときは要注意!

水分をとる量が少なく、体の中の水分が不足している可能性があります。

水分と共に『電解質(特に塩分)』も多く失われるので、両方補給できるスポーツドリンクなどが必要です。

皮膚や呼気から無意識に蒸発する水分や、暖房による乾燥などで冬でも脱水に陥る可能性が!こまめな水分補給が大切です。
脱水予防のポイント

参考:『 カラー図解高齢者の栄養管理ガイドブック』下田妙子編(文光堂)
『 実践介護食事論—介護福祉施設と在宅介護のための食事ケア—』杉橋啓子ほか編著(第一出版)
『スリーステップ栄養アセスメントを用いた在宅高齢者食事ケアガイド—脱水,PEM,摂食・嚥下障害,褥創への対応』蓮村幸兌ほか編、在宅チーム医療栄養管理研究会監修(第一出版)
低栄養にならないために
『食べる』喜びは元気の源、生きる意欲に繋がります。
口から食べると多くの身体機能を使うので、全身によい影響を与えます。
まずは「なぜ食べられないのか」を確認し、個々に適した食事で栄養を摂ることが大切です。
下記に要因別のポイントをまとめましたので、コラムと併せてご覧ください。

食が細い、食欲が低下した場合

食べ方を工夫したり、少量でも栄養が摂れる食品を利用し、体に必要な栄養を無理なく摂りましょう。
噛む力や飲み込む力が落ちてきた場合

食べ物の形態を調整すれば、誤嚥を防ぎ食事を楽しむことができます。
飲み物を飲む時、誤嚥が心配な場合はとろみをつけるとリスクが減らせますよ。
飲み込みやすくするためには食事の姿勢も大切です。
脱水にも注意

食事量が減ると低栄養と共に脱水も進めやすくなります。対策が必要です。
認知症による場合

食べ物や食べ方がわからなくなった場合は、目の前で料理を食べたり、箸を使う様子などを見せ、認識してもらえる働きかけをするとよいですよ。
偏食がある場合は「食べてもらえること」が一番なので、本人が気に入っている料理を提供しましょう。
具を色々変えて栄養バランスを整えたり、それでも不足してしまう場合は、栄養調整食品で補ってみてはいかがでしょうか。
食べられなくなる要因は1つではありません
様子をよく見ながら、何が問題なのか医療・介護関係者とご相談ください。
参考:『絵で見てわかる 認知症「食事の困った!」に答えます』 菊谷武著(女子栄養大学出版部)
ロコモ予防でずっと元気に!
メタボではなく、『ロコモ(ロコモティブシンドローム)』をご存知ですか?
骨や関節、筋肉などの衰えにより、「立つ」「歩く」 「座る」といった機能が低下している状態です。
放っておくと日常生活に支障をきたすので注意が必要です!

骨・関節・筋肉などが衰える

立てない、歩けない
日常生活に
制限がかかる
要支援・要介護の
リスクが高まる

適度な運動と適切な栄養を摂ることで強く丈夫に維持されます。
無理なく続けられる生活習慣を取り入れ、ロコモを予防しましょう。
予防1意識して体を動かす
適度な運動はストレス発散にもなります。

テレビを見ながら
ストレッチ
家事をキビキビと行う

少しでも歩く。
外出を楽しむ。
軽い体操

予防2バランスの良い食事を心がける
色々な食品を食べることが高齢期の筋肉量や体力の低下予防に繋がります。
参考:『ロコモパンフレット2015年度版』 公益社団法人 日本整形外科学会/ロコモ チャレンジ!推進協議会企画・制作
「できることから」動く習慣
ロコモティブシンドロームなどで身体を動かす機能が低下し転倒・骨折するとこれまでの生活に戻ることが難しくなる恐れがあります。
予防のために運動を取り入れましょう!
※疾患や痛みのある方はかかりつけの医療機関にご相談の上、実施してください
日常的に動く時間を増やす
長時間座りっぱなしにならないようにこまめに体を動かしましょう(目標:1日6000歩)
エレベーターではなく
階段を使う
買い物や家事で
身体を動かす
テレビを見ているときに
30分ごとに立ち上がる
少し遠回りして帰る

スキマ時間に取り入れる
筋トレ
運動施設に行くことが難しい場合でも、机やいすを使って筋肉を鍛えることができます

立ち座り運動【目安 10回×2セット】
テーブルなどに手をついた状態で、ゆっくりと立ち座りを繰り返す(5秒以上かけて立ち、5秒以上かけて座る)
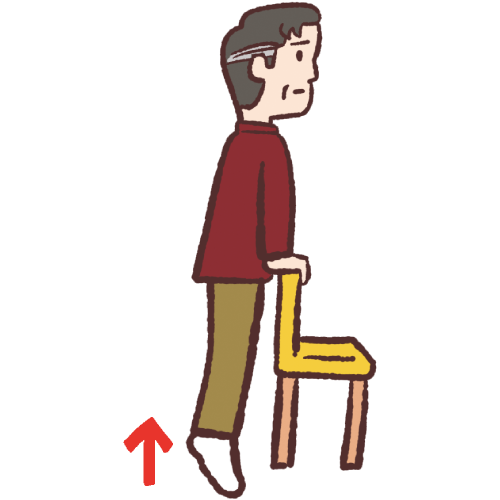
かかと上げ【目安 20回×2セット】
壁やいすに手をついた状態でかかとを挙げて。つま先立ちをする
運動
筋力だけでなくバランスや柔軟性も重要です。簡単な運動をまんべんなく
ウォーキング

ラジオ体操

ストレッチ

マッサージ

バランス運動

体を動かすとエネルギーを消費します。
また筋肉を作るためにたんぱく質も必要!
そのため「しっかり食事をとること」が重要です。
高栄養食品も活用して
上手に補いましょう
間食などに
水分補給に
栄養価計算がラクチン!無料でご利用できます!